Documento formulado com base nos cenários dos pacientes com Doenças Reumáticas Imunomediadas (DRIM) – segunda atualização
10 de maio de 2021 – por Comissão de Doenças Infecciosas e Endêmicas Sociedade Brasileira de Reumatologia
À luz dos novos cenários, surgidos após o início da vacinação contra SARS-CoV-2 em diversos países, incluindo o Brasil, a Comissão de Doenças Endêmicas e Infecciosas da SBR propõe a segunda atualização das orientações para reumatologistas na tomada de decisão sobre a vacinação de seus pacientes com doenças reumáticas imunomediadas (DRIM).
Além de apoiar a iniciativa, a Sociedade Paulista de Reumatologia disponibiliza esta nova página com o resumo das atualizações e reforça a utilização do formulário disponível para reumatologistas de todo o país tirarem suas dúvidas sobre a vacinação de seus pacientes. As perguntas serão direcionadas aos responsáveis na Sociedade Brasileira de Reumatologia.
Para acessar o documento completo, clique aqui.
Esta atualização parte dos seguintes pressupostos:
- a vacinação será gradativa, conforme a disponibilidade de vacinas e especificidades e particularidades regionais;
- o tipo e a atividade da DRIM devem ser levados em consideração na tomada de decisão, partindo-se do pressuposto que pacientes com doenças reumáticas que estejam em uso de prednisona em doses maiores ou iguais a 10mg, pulsoterapia com metilprednisolona e/ou ciclofosfamida ou que estejam em moderado/alto grau de atividade de doença são considerados mais vulneráveis para evoluir com forma grave de COVID-19, tratando-se, portanto, do grupo de prioridade I entre os pacientes com DRIM;
- o grau de imunossupressão relacionado ao tratamento utilizado pode interferir na resposta vacinal, mas ainda faltam dados robustos que corroborem com esta ideia para vacina contra SARS-CoV-2;
- este documento considera DRIM: artrite reumatoide, espondiloartrites, artrite psoriásica, artrite idiopática juvenil, lúpus eritematoso sistêmico, esclerose sistêmica (esclerodermia), Síndrome de Sjögren primária, miopatias inflamatórias e vasculites;
- não são consideradas DRIM: osteoporose, osteoartrite, gota, fibromialgia, “reumatismos” de partes moles.
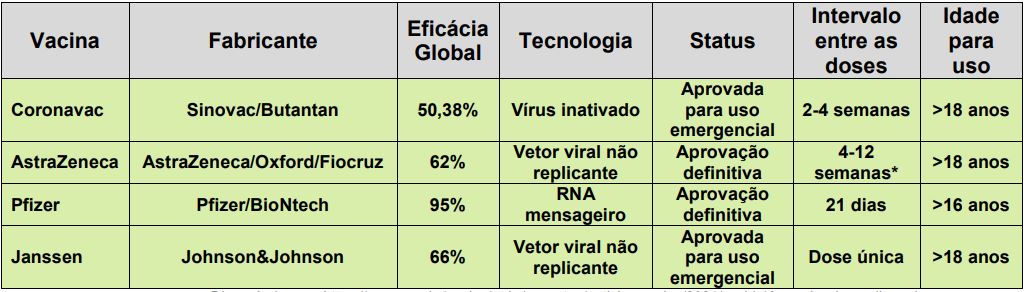
- Vacinas contra COVID-19 liberadas para uso no Brasil
Até o momento, temos 4 vacinas disponíveis para uso em território nacional, duas com registro definitivo e duas aprovadas para uso emergencial. Ressalta-se que, até o momento, não há dados que assegurem a intercambialidade entre as vacinas, devendo os esquemas serem feitos com vacinas do mesmo fabricante.
- Trombocitopenia Trombótica Imune Induzida por Vacina (TTIIV)
Dados recentemente publicados mostram que eventos trombóticos podem acontecer após vacinação com vacina que utiliza plataforma de vetor viral (AstraZeneca e Janssen).
A Agência Nacional de Vigilância Sanitária (ANVISA), assim como a Organização Mundial de Saúde (OMS), a Agência Europeia de Medicamentos (EMA) e o Food and Drug Administration (FDA), ressaltam que, devido à baixa incidência destes eventos (0,5-1,0 por 1.000 pessoas/ano), os benefícios com a vacinação são maiores que os riscos.
A Sociedade Brasileira de Reumatologia ressalta que, devido à escassez de dados acerca da segurança destas vacinas na população de pacientes reumáticos, especialmente aqueles sob maior risco de eventos trombóticos, não há motivos, neste momento, para contraindicar o uso desta plataforma nos pacientes em questão.
- Imunogenicidade das vacinas contra SARS-CoV-2 em pacientes imunocomprometidos
Os dados disponíveis até o momento são limitados. Existem poucos estudos disponíveis na população imunossuprimida, e particularmente nas DRIM. As publicações se restringem às vacinas de RNA mensageiro (mRNA), em populações dos Estados Unidos, Europa e Israel. De forma geral, os estudos apontam uma imunogenicidade significativamente menor em indivíduos em uso de imunossupressores.
Não existem, porém, dados suficientes em relação as vacinas mais utilizadas no Brasil, com vírus inativados e vetores virais. O impacto dos menores níveis de anticorpos neutralizantes em desfechos como internação, necessidade de ventilação mecânica e óbito ainda não foram adequadamente estudados. É necessária a realização de estudos, com seguimento de longo prazo, na população com DRIM, para a definição do real papel da imunossupressão na resposta vacinal a médio e longo prazo, com os diferentes tipos de imunizantes.
- Recomendações de Entidades Internacionais
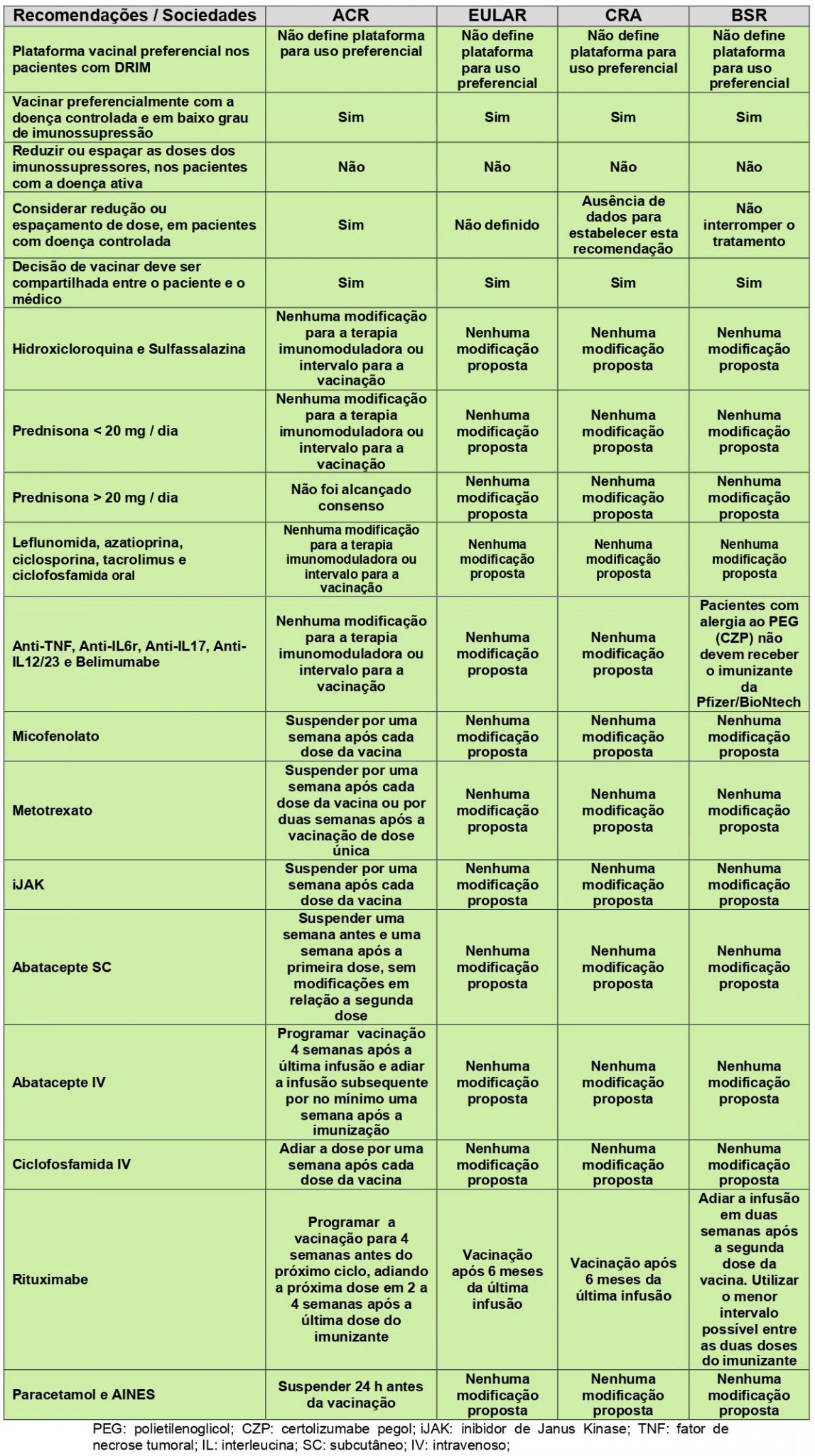
- American College of Rheumatology (ACR)
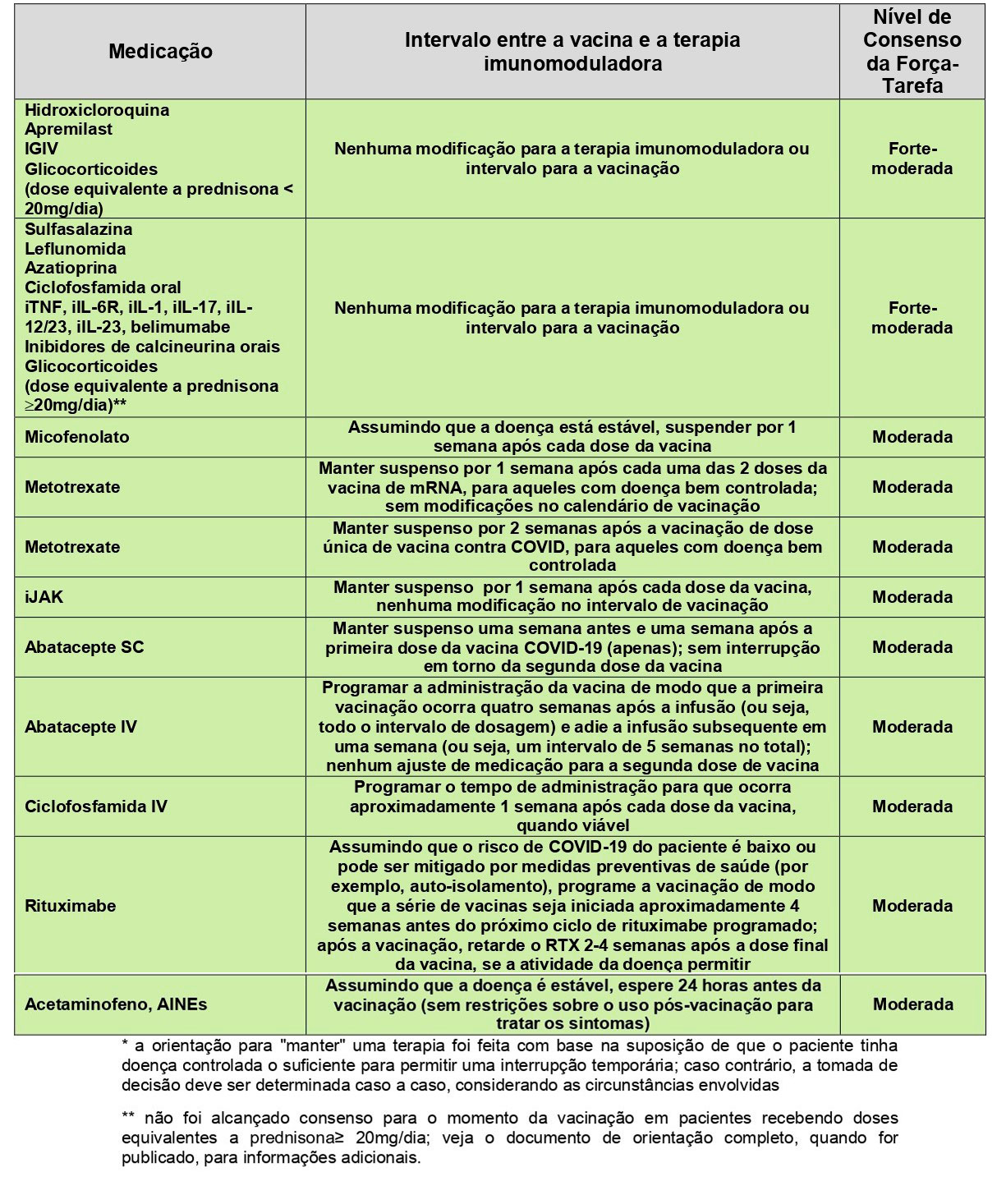
As recomendações incluíram 9 reumatologistas, 2 infectologistas e 2 especialistas em saúde pública. A força-tarefa propôs várias questões clínicas relacionadas à vacinação contra a COVID-19 em pacientes com doenças reumáticas, as quais foram avaliadas usando um método bem estabelecido de construção de consensos, o processo Delphi modificado. Deste novo documento, o principal tópico a ser discutido encontra-se na tabela abaixo, em que os especialistas orientam acerca de medicamentos imunomoduladores e intervalo da vacinação contra a COVID-19 em pacientes com DRIM.
Vale ressaltar que os autores atestam que a orientação foi baseada em evidências fracas e/ou indiretas e exigiu extrapolação substancial por uma força-tarefa especializada. Outra questão a ser discutida, e o ACR incluiu em sua revisão, é a questão de vacinas com vetores virais, como segue: “dadas as preocupações de segurança levantadas pelo FDA e pelo CDC nas primeiras semanas de abril de 2021, a decisão de classificar a preferência por mRNA versus vacinas de vetor viral foi suspensa pela força-tarefa. Outras deliberações ocorrerão à medida que novas informações forem disponibilizadas”.
- European League Against Rheumatology (EULAR)
O EULAR formou uma força-tarefa que envolveu representantes de pacientes, profissionais de saúde e reumatologistas com experiência na área para orientar a vacinação nesse grupo de pacientes.
Em relação às vacinas disponíveis, todas que estão atualmente em desenvolvimento para COVID-19 são vacinas não vivas, que não transmitem a doença viral e nem alteram o material genético. Essas vacinas podem ser usadas com segurança em pacientes com DRIMs, bem como em pacientes recebendo medicamentos que influenciam o sistema imunológico. Além disso, não há razão para contraindicar essas vacinas em pacientes com DRMIs e pacientes tratados com medicamentos imunossupressores. Pacientes que já tiveram COVID podem receber a vacina pois potencialmente confere proteção adicional.
A vacinação é esperada ser mais eficaz quando o paciente está sem atividade e em baixa imunossupressão; no entanto, o risco de atividade doença reumatológica é real e, portanto, não é aconselhável diminuir a medicação.
Em relação aos medicamentos, a maioria das drogas usadas nas DRIM não foi associada a pior evolução no COVID. Até o momento, os tratamentos que mostraram estar associados a um resultado pior de COVID-19 são o uso de mais de 10 mg de glicocorticoides por dia ou o tratamento com rituximabe. Nesses casos, o reumatologista deve ser consultado para definir melhor momento da vacinação. A decisão final deve ser individualizada e compartilhada entre o médico e o paciente.
Vale ressaltar que independente da vacinação contra SARS-CoV-2, a vacinação contra pneumococo e influenza é altamente recomendada em pacientes com DRIMs.
- Canadian Rheumatology Association (CRA)
Existem atualmente quatro vacinas contra a COVID-19 aprovadas para uso no Canadá: Pfizer/BioNTech, Moderna, AstraZeneca e Johnson & Johnson. Em 16 de abril de 2021, a Canadian Rheumatology Association publicou um documento com as seguintes recomendações atualizadas sobre a vacina COVID-19 para pacientes com doenças reumáticas:
- 1. Indivíduos considerados elegíveis pela priorização da Health Canada para receber a vacina COVID-19 e que têm uma doença reumática imunomediada, ou estão imunossuprimidos devido ao tratamento, devem receber qualquer uma das vacinas disponibilizadas. Os pacientes devem ser aconselhados sobre o perfil de segurança e possibilidade de menor resposta da vacina nos pacientes imunocomprometidos. Mesmo após a vacinação, os pacientes, particularmente aqueles que são imunossuprimidos, precisarão continuar a seguir todas as diretrizes atuais de saúde pública para se protegerem contra a COVID-19.
- Indivíduos entre 16 e 18 anos de idade somente serão elegíveis para a vacina Pfizer/BioNTech. Crianças com DRIM entre 12-15 anos de idade podem ser imunizadas com essa plataforma vacinal, se forem consideradas de alto risco para exposição ou COVID-19 grave, desde que haja consentimento informado sobre a ausência de dados nessa faixa etária.
- Atualmente, não há dados para fazer uma recomendação sobre a suspensão dos DMARDs durante o esquema de vacinação COVID-19. Estudos sobre a vacinação contra a gripe sugeriram que a suspensão de 2 doses do metotrexato após a vacinação melhorou a resposta à vacina. Não se sabe se isso é verdadeiro para a vacina COVID-19 ou para outros DMARDs. As preocupações com o potencial agravamento da doença de base devem ser consideradas na tomada de decisão.
Por fim, o CRA defende a priorização da vacinação contra a COVID-19 para indivíduos recebendo tratamentos imunossupressores e reconhece evidências emergentes que apontam para uma resposta subótima de anticorpos após a primeira dose da vacina COVID-19 nesses pacientes. A fim de otimizar o benefício da vacinação, o CRA defende que a segunda dose da vacina COVID-19 não seja adiada para pacientes imunossuprimidos.
- British Society for Rheumatology (BRS)
Os pacientes não devem interromper seu tratamento imunossupressor.
Sabe-se que alguns medicamentos, como o rituximabe, reduzem a resposta a algumas vacinas, como a gripe sazonal. Prevê-se que os pacientes que recebem rituximabe podem ter uma resposta reduzida às vacinas contra a COVID-19. Em muitas situações não é possível sincronizar a administração da vacina com o curso ou início do tratamento imunossupressor. Os benefícios versus riscos precisam ser considerados e discutidos com o paciente em uma decisão compartilhada. Sempre que possível, seria preferível concluir as duas doses da vacina antes do início da imunossupressão. Qualquer decisão de adiar a terapia imunossupressora ou atrasar o possível benefício da vacinação até depois da terapia não deve ser tomada sem a devida consideração dos riscos de COVID-19 e da DRIM subjacente. Embora a imunogenicidade à vacina COVID-19 ainda não seja completamente conhecida, o teste pós-vacinação pode ser considerado nessa subpopulação de pacientes.
Sobre o rituximabe:
Em pacientes que iniciarão o tratamento com rituximabe, pode-se considerar que a segunda dose seja administrada no intervalo mínimo recomendado para essa vacina (três semanas para a Pfizer/BioNTech, ou quatro semanas para a Oxford/AstraZeneca a partir da primeira dose) ao invés do intervalo habitual de 12 semanas. As discussões locais deverão ocorrer para explorar ações logísticas para operacionalização. Após 2 semanas da segunda dose da vacina, o rituximabe poderá ser administrado.
O rituximabe não deve ser adiado em pacientes com doença multissistêmica grave. Neste cenário, o tratamento com rituximabe e a administração simultânea da vacinação devem prosseguir de forma independe e de acordo com a disponibilidade local.
Se um paciente precisar iniciar um novo DMARD biológico e ainda não foi imunizado contra a COVID-19, pode ser apropriado considerar a seleção de um biológico alternativo ao rituximabe, se disponível e apropriado, por exemplo, em pacientes com artrite reumatoide.
Para pacientes que recebem rituximabe como tratamento de manutenção, considere adiar um curso de rituximabe até 2 semanas após completar um curso da vacina COVID-19.
Sobre corticosteroide (CE):
Princípios gerais devem ser recomendados em um contexto de decisão compartilhada:
- É seguro receber a vacina COVID-19 durante o tratamento com esteroides, mas pode não haver resposta imunológica satisfatória.
- Não adiar a vacinação do paciente em uso de CE, ou que fez uso ou que esteja prestes a receber CE.
- Pode ser apropriado adiar uma infusão de CE, em uma decisão compartilhada, para que a resposta à vacina seja mais eficaz. Duas semanas após a vacina, a infusão de CE poderá retomada.
Cirurgia eletiva: recomenda-se um intervalo de 7 dias entre a vacinação e a cirurgia eletiva. Isso se aplica a ambas as doses da vacina. A justificativa para separar a data da cirurgia da vacinação é que quaisquer sintomas, como febre pós vacinação, possam ser corretamente atribuídos às consequências da vacinação ou da própria intervenção cirúrgica. Pessoas que farão cirurgia eletiva e foram vacinadas contra a COVID-19 devem se isolar antes da cirurgia e fazer um teste COVID antes da cirurgia.
Sabe-se que pacientes com imunossupressão grave são mais susceptíveis a piores desfechos após a infecção pelo SARS-CoV-2 e podem ter menor resposta vacinal. Portanto, admite-se que os contatos domiciliares com mais de 16 anos de idade de adultos com imunossupressão grave devem recebem a vacina COVID-19 como grupo prioritário, como uma medida potencial para redução da transmissão do vírus.
Conclusão
Ainda faltam dados acerca da imunogenicidade das vacinas contra SARSCoV-2, especialmente as mais amplamente disponíveis no Brasil (Butantan e Focruz). Em consonância com diversas outras entidades internacionais, é recomendado manter o tratamento do paciente a despeito de sua vacinação, à exceção do rituximabe, que segue critérios particulares de espaçamento de dose.
Cada entidade leva em consideração sua realidade local, no que tange a população estudada e a disponibilidade de vacinas, para gerar suas recomendações.
Recomendamos, ainda, a vacinação dos pacientes com DRIM contra SARSCoV-2, influenza sazonal e pneumocócica, respeitando o intervalo de 14 dias entre a primeira e as duas últimas. É papel do reumatologista, de forma compartilhada e individualizada, decidir junto ao seu paciente o melhor momento para sua vacinação.
Envie suas dúvidas sobre a vacinação no formulário abaixo. Estamos prontos para te ajudar!
